 PREECLAMPSIE : diagnostic prise en charge et pronostic à long
PREECLAMPSIE : diagnostic prise en charge et pronostic à long
25 mar. 2016 L'élévation de sFlt-1 peut-elle expliquer le syndrome de pré- éclampsie (HTA & Protéinurie) ? L'endothéliose glomérulaire ? Introduction.
 Présentation PowerPoint
Présentation PowerPoint
27 avr. 2013 Pré-éclampsie Pré-éclampsie à terme précoce. Fonction Myocardique. Relaxation. Contractilité. Fonction diastolique. Fonction systolique.
 Diapositive 1
Diapositive 1
Pré-éclampsie sévère. Maladies auto-immunes du foie. HELLP syndrome. Maladie Pré-éclampsie douleurs abdominales
 Présentation PowerPoint
Présentation PowerPoint
éclampsie. Autre précisez : … SUIVI DE LA GROSSESSE (1). 4. Page 5. Anomalies fœtales. Oui Dystocie. Eclampsie. Etat de choc maternel. Hématome ...
 Sulfate de magnésium : indications obstétricales et fœtales
Sulfate de magnésium : indications obstétricales et fœtales
Réanimation des formes graves de pré éclampsie. Conférence d'expert. SFAR. 11 avril 2013. Crowther et al. Magnesium sulphate at 30 to 34 weeks'gestational
 20 Thrombopénie et grossesse - protocole GGOLFB 2017
20 Thrombopénie et grossesse - protocole GGOLFB 2017
éclampsie et pathologies similaires); examen des muqueuses (pétéchies ?) des aires ganglionnaires
 Prise en charge de la patiente avec une pré-éclampsie sévère
Prise en charge de la patiente avec une pré-éclampsie sévère
25 jui. 2019 1: WHO recommandations for prevention and treatment of pre-eclampsia and eclampsia. ... Eclampsie. Ann Fr Anesth Reanim. 2010. Apr;29(4):e75-82. 3 ...
 MEASURE PPT Template PhaseIV
MEASURE PPT Template PhaseIV
Nombre de cas d'éclampsie enregistrés. Nombre d'hôpitaux d'ophtalmologie. Nombre d'hospitalisations en chirurgie dentaire. 90%. 95%. 64%. 68%. 60%. 60%. 32%. 23
 HYPERTENSION ARTERIELLE GRAVIDIQUE PREECLAMPSIE
HYPERTENSION ARTERIELLE GRAVIDIQUE PREECLAMPSIE
24 nov. 2015 PREECLAMPSIE-ECLAMPSIE-HELLP SYNDROME. Références: -. Prise en charge multidisciplinaire des formes graves de Prééclampsie ; recommandations ...
 Présentation PowerPoint
Présentation PowerPoint
- Identifier les situations d'urgence et planifier leur prise en charge. Page 4. Objectifs : • Complications: ? Éclampsie. ? Hellp.
 Présentation PowerPoint
Présentation PowerPoint
27 avr. 2013 Pré-éclampsie sévère (>20 semaines de gestation). Début. Protéinurie. Critères de sévérité. Pré-éclampsie ET : < 34 semaines OU 3-5 g / 24h.
 DS18-Pre-eclampsie (janv 2017)_WEB_Mise en page 1
DS18-Pre-eclampsie (janv 2017)_WEB_Mise en page 1
18 jan. 2017 DÉPISTER au 1er trimestre de la grossesse : identifier les patientes à risque de développer une pré-éclampsie qui pourraient bénéficier de ...
 Physiopathologie de la pré-éclampsie: état des lieux des
Physiopathologie de la pré-éclampsie: état des lieux des
10 fév. 2017 La pré-éclampsie (PE) est une pathologie placentaire vasculaire exclusivement humaine touchant environ 5% des femmes enceintes dans le ...
 20 Thrombopénie et grossesse - protocole GGOLFB 2017.pdf
20 Thrombopénie et grossesse - protocole GGOLFB 2017.pdf
Pré-éclampsie. ? Syndrome de HELLP. ? Purpura thrombotique thrombocytopénique (TTP) et syndrome hémolytique- urémique (HUS).
 Dépistage de la prééclampsie à la maternité de Sidi Bel Abbès
Dépistage de la prééclampsie à la maternité de Sidi Bel Abbès
2 mar. 2019 II.7.2 Gestion des complications de la prééclampsie . ... 66 Transitions (PPI-PPT) à partir des états : Eclampsie et HELLP syndrome . . 155.
 Diapositive 1
Diapositive 1
Pré-éclampsie sévère. Maladies auto-immunes du foie. HELLP syndrome. Maladie vasculaires du foie. Stéatose aiguë gravidique. Hépatite alcoolique.
 Césarienne et post-partum : recommandations pour la pratique
Césarienne et post-partum : recommandations pour la pratique
Pré-éclampsie grave ou avec RCIU. 4. Grossesse multiple. 4. Accouchement prématuré < 37 SA. 3. Césarienne urgente. 3. Hémorragie grave du post-partum
 PREECLAMPSIE : diagnostic prise en charge et pronostic à long
PREECLAMPSIE : diagnostic prise en charge et pronostic à long
25 mar. 2016 L'élévation de sFlt-1 peut-elle expliquer le syndrome de pré- éclampsie (HTA & Protéinurie) ? L'endothéliose glomérulaire ? Introduction.
 Collège National des Gynécologues et Obstétriciens Français
Collège National des Gynécologues et Obstétriciens Français
o Pré-éclampsie et syndrome pré-éclamptique (item 218) o Menace d'Accouchement Prématuré (MAP) et Prématurité o Diabète Gestationnel (DG).
DR BELOUNNAS.F
PLANObjectif
Définition+ classification
Physiopathologie:
¾DĠfaut d'inǀasion
¾Ischémie reperfussion
¾Dysfonctionnement endothéliale
Évaluation clinique et paraclinique:
¾Sur le plan maternelle: clinique +biologie
¾Critères de sévérités
¾Surveillance clinique et biologique
Objectifs :
-Principale complication de la grossesse. -Diagnostiquer et connaître la prise en charge des principales complications -Syndrome pré-éclamptique: -Diagnostiquer un syndrome pré-éclamptique. -Identifier les situations d'urgence et planifier leur prise en charge.Objectifs :
Complications:
¾Éclampsie
¾Hellp
¾HRP
¾Complication rénale
¾OAP
¾Trouble d'hĠmostase
Conduite thérapeutique:
¾Anti HTA
¾INDICATION
¾Traitement obstétricale
¾Traitement de post partum
¾Traitement préventif
conclusionHypertension artérielle et grossesse
La maladie hypertensive de la grossesse peut se présenter sous différentes formes : ¾pression artérielle systolique supérieure ou égale à 140mmHg ¾et/ou pression artérielle diastolique supérieure à 90mmHg) ¾apparue après 20 semaines d'amĠnorrhĠe et disparaissant aǀant la fin de la sixième semaine du post-partum ; ¾d'une protéinurie significative (supérieure à 0,3 g par 24 heures ) artérielle préalable à la grossesse ou diagnostiquée avant la vingtième semaine d'amĠnorrhĠe ; significative chez une patiente hypertendue chronique. classificationProteinurie>1gabsenteprésente
TA normale avant la
grossesseHTA gravidiquepré éclampsie
TA anormale avant la
grossesse Hypertension chronique Pré éclampsie surajoutéFacteurs de risque
1-facteur immunologique:
9La nullipare
9La primipaternité
9Brève exposition au sperme paternel
2-facteur obstétricaux:
9ATCD de pré éclampsie
9Délai entre les grossesses > 10 ans
3-facteur maternels:
9Facteur physiologique:
¾Age >40 ans
¾IMC> 35
¾Femme nées avant 34SA
Facteur de risque
9pathologie maternel:
¾DID
¾HTA chronique
¾Maladie rénale
¾Thrombophilie
¾Acanti phospholipide
4-facteurs environnementaux
9Vie en altitude
9Stress
9Tabac est un facteur protecteur
physiopathologie physiopathologieDéfaut de
placentationIschémie perfusion
placentaireDysfonctionneme
nt endothélialDéfaut de placentation
ISCHEMIE PLACENTAIRE:
La rĠduction de l'odžygĠnation placentaire aurait 3 effets principaudž͗ Production de radicaux libres toxiques pour les cellules endothéliales Accroissement de l'apoptose libĠrant des fragments de syncytiotrophoblastedans la circulation La production de facteurs directement incriminés dans la physiopathologie du syndrome Il a été montré in vitro que les cellules endothéliales de patientes PE sont capables de:Stimuler la production de fibronectine
De réduire la prolifération endothéliale
De réduire la production de NO et de prostacyclinePrincipaux facteurs angiogéniques
produits par les cellules trophoblastiques.Production induite par lǯhypoxie
2principauxrécepteurs
VEGFreceptor1(VEGFR-1,orFlt-1)
VEGFreceptor2(VEGFR-2,orflk-1).
Formesoluble:sVEGFR-1(sFlt-1)
Pendant la grossesse
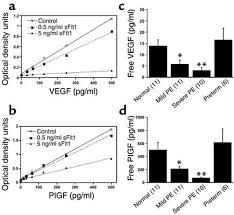
le placenta produit du VEGF, PlGF & sVEGFR-1Dans la circulation maternelle
Taux très bas de VEGF libre
Taux élevés de PlGF
VEGF & PlGF
sVEGF R1PlGFPlGF sVEGF R1Normal PregnancyPreeclampsia
Healthy endothelial cell
ȈMaintains vascular tone
ȈMaintains glomerular filtration
ȈMaintains blood-brain barrier
ȈMaintains anti-coagulant state
Endothelial cell injury
ȈHypertension
ȈProteinuria
ȈCerebral edema
ȈCoagulation/liver function
abnormalitiesPhysiopathologie de la pré-éclampsie
Déséquilibre Prostacycline/TXA2
Synthèse placentaire de prostacyclineréduite Synthèse de TXA2 augmentée, par les plaquettes et le placenta Ce déséquilibre entre prostacyclineet TXA2 entraînerait:Vasoconstriction
Destruction plaquettaire
Réduction du flux sanguin utéro-placentaire
22 -40 SA
Hypoxie
placentaireMaladie
endothelialeHTA, protéinurie
HELLP CIVDEclampsie
Défaut d䇻invasion
trophoblastique8 16 SA
-Radicaux libres -Phospholipides membranaires -Debris syncytiaux -Acides gras libres -IL6 et TNFaPhysiopathologie de la pré-éclampsie
RCIU, SF, Mort
Placenta
Hypotrophie, Infarctus
Tx PGI2
NOSActivation de
la coagulationPerméabilité
vasculaireVasospasme
Micro-
angiopathieConflit Immun
Inflammation and stress oxidant
Predisposition génétique
Thrombophilie
Deficiences ou exces nutritifs
Évaluation clinique et
paracliniqueSur le plan maternelle
AGE<18 ans ш40ans
ATCD familiaux Obésité HTA diabète
ATCD personnel HTA diabète obésité
Grossesse actuelle Grossesse gémellaire primipare infection urinaire, surdistensionabdominaleATCD obstétricaux
¾Eclampsie toxémie
¾RCIU
¾Mort IU
¾HRP
des signes fonctionnels : ¾signes neurologiques (céphalées, troubles visuels, troubles auditifs, somnolence), ¾douleur épigastrique en barre, nausées ou vomissements.Protéinurie
¾Trace:Infectionurine
¾ш0,3g/24hpathologique
¾ш1g/24hgrave
diagnostic.ROLLOVERTEST
L'auscultation recherche des signes en faǀeur d'un oedèmepulmonaire recherche des réflexes ostéotendineuxvifs ou polycinétiques. On évalue également la diurèse des 24 heures et on recherche une protéinurieSur le plan foetale
on recherche une diminution des mouvements actifs foetaux cardiotocographique. La mesure de la hauteur utérine permet le dĠpistage d'une hypotrophie foetale.Biologie
-NFS+Plaquette:¾augHT
¾AugHB
¾thrombopénie
-Uricémie:+++++ -fonctionrénale:¾Créatinémie<10mg/l
¾uricémie
-Glycémie -TPTCKfacteurVIII,fibronectine -Transaminaseshépatiques -Protéunériede24h -ECBURelation entre uricémie créatinémie
TA et pronostic
foetale inutéroUrécemie>60mg/l90%96%
Urécemie>40mg/l60%67%
Créatinémie>8mg/l50%41%
Diastolique>100mmg30%48%
1g/24h30%18%
Echographie.
1) Biométrie.
fémoraleͻ Ġǀaluation du poids foetal(EPF)
2) Score de Manning, qui comprend 5 critères :
ͻ mouǀements respiratoires foetaux,
ͻ mouǀements actifs du foetus,
ͻ tonus foetal
cardiotocographe.DOPPLER
Examens doppler: Ils ǀont permettre la mesure d'indedž, dont le plus connu est l'indedž de rĠsistance ou indice de Pourcelot:IR = (S -D) / S
Le doppler utérin. explore les artères utérines droite et gauche et recherche soit un index de résistance élevé, soit une incisure protodiastolique(notch). Le doppler ombilical. La mise en évidence d'un index ombilical pathologique (abaissement du flux diastolique) est un facteur de risque notable d'hypotrophie foetale. Lorsqu'il devient extrêmement pathologique (index diastolique nul équivalent à la disparition totale du flux diastolique ou index diastolique négatif dénommé reverse-flow), sa valeur prédictive dans la survenue d'une souffrance foetaleest très forte.ͻ Le doppler cérébral:
Il a pour but d'identifier une redistribution des flux sanguins foetauxen ͻ Les dopplersveineux (ǀeine ombilicale ou canal d'Arantius). Leurs anomalies précèdent de quelques heures les anomalies sévères duRCF ou la mort in utero.
Enregistrement du RCF:
C'est l'edžamen de rĠfĠrence pour suspecter une souffrance foetaleet décider d'une edžtraction foetaleloin du terme. Les anomalies recherchées sont :ͻ une diminution de la rĠactiǀitĠ,
ͻ une diminution de la ǀariabilitĠ du rythme (tracĠ rĠduit ou plat)ͻ la prĠsence de dĠcĠlĠrations.
L'analyse informatisĠe du RCF (Odžford) permet d'analyser des paramğtres du RCF comme la variabilité à court terme (VCT).Critères définissant la prééclampsie
sévère diastolique ш 110 mmHg¾Une éclampsie
¾Un oedèmeaigu pulmonaire
¾Des céphalées ou des troubles visuels persistants persistantes(signe de chauier)¾Une oligurie < 500 ml/24 heures
¾Une protĠinurie des 24 heures ш 5 g
¾Des transaminases sériques élevées (ASAT > 2 fois la normale) ¾Une hémolyse : présence de schizocytes, ou des LDH > 600 U/l, ou bilirubine totale ш 1,2 mgͬdl¾Une thrombopénie (< 100 000/ʅl)
Un retard de croissance intra-utérin sévèreUn oligoamnios
Surveillance maternelle
Clinique
-Pression artérielle (de toutes les 8 heures à toutes les 4 heures en fonction de la sévérité) -Recherche de signes fonctionnels,évaluationdes réflexes ostéotendineux (quotidien à pluriquotidien) -Diurèse, poids, bilan entrées-sorties,oedèmes(quotidien, diurèse horairedans les cas les plus sévères)Biologique
FNS, recherche de schizocytes, haptoglobine,
ionogramme sanguin, urée, créatinine, uricémie,lDH,ASAT,ALAT, bilirubine,TP, fibrinogène
-Protéinurie des 24 heures (quotidien) -Évaluation des mouvements actifs (quotidienne) -Rythme cardiaque foetal(quotidien à pluriquotidien) -Surveillance échographique de la croissance foetale(tous les 15 jours) -Dopplersfoetaux(tous les 15 jours si normaux, tous les 7 jours si pathologiques voire deux fois par semaine)COMPLICATION
CIBLES DE LA PRE-ECLAMPSIE
HTA PROTEINURIE HELLP ECLAMPSIE endothéliose "Systemic endothelial dysfunction»éclampsie
Définition
¾L'Ġclampsie est dĠfinie par des conǀulsions gĠnĠralisĠes et/ou des troubles de la conscience surǀenant au cours d'une prééclampsieet ne pouvant pas être rapportés à une pathologie neurologique préexistante .Épidémiologie
¾l'incidence de la maladie est nettement plus élevée dans les pays en voie de développement que dans les pays industrialisés ¾Elle est responsable de 2% des morts maternelles en France ¾Elle survient dans 30% des cas en post partum et 50% des cas avant 37SA .Quelques éléments de physiologie
Pas d䇻autorégulation du débit sanguin utéro-placentaireDébit
Sanguin
Régional
Pression
de perfusion50150Manifestation clinique
Les crises convulsives sont très souvent précédées de prodromes: ¾Céphalées frontales ou en casque rebelle aux antalgiques¾Hyper ROT, somnolence, confusion mentale
¾Trouble visuelles: phosphènes et cécité corticale¾Bourdonnement d'oreilles
La crise d'Ġclampsie Ġǀolue en 04 Ġtapes͗¾Phsed'inǀasion (5-30s)
¾Phase tonique(30s)
¾Phase clonique(1-2 mn)
¾Phase d'hĠbĠtudeс coma
Contrairement ă la crise d'Ġpilepsie, il n'yapas perte d'urine.Examen complémentaire
TDM cérébrale
Des lésions hypodensesbilatérales cortico sous corticale prédominant dans la région postérieurIRM cérébrale:
T1 : lésion en hyposignalbilatérale cortico sous corticale de topographie le plus souvent parieto-occipitaleT 2 : lésion en hypersignal
Augmentation de coefficient de diffusion tĠmoigne de l'oedemevasogénique dans les zones hypersignal Bouaggad A. J. Gynecol. Obstet. Biol. Reprod., 1994, 23, 819-824. 11 23Diagnostic différentiel
Malformation vasculaire cérébrale(anévrisme ou malformation artérioveineuse) : Elle est volontiers révélée par la grossesse en raison des modifications structurelles vasculaires gravidiquesEmbolie amniotique
Thrombose veineuse cérébrale
Embolie artérielle cérébrale
Autres͗ Une comitialitĠ, une intodžication par l'eau (au cours d'un traitement ocytocique), la toxicité des anesthésiques locaux, une syncope ǀagale et une hypoglycĠmie sont facilement ĠliminĠes par l'anamnğse. Michael F. Greene, M.D. NEJM 348;4 January 23, 2003 275 En de persistance des convulsions ou trouble de la conscience ou détresse respiratoire: AGInduction à séquence rapide
Intubation orotrachéale
Hypnotique de choix pour induction est thiopental
Toxicité
> 5mmol/l abolition ROT > 6mmol/l dépression respiratoire > 6.3mmol/l paralysie musculaire arrêt respiratoire > 12.5mmol/l arrêt cardiaqueSurveillance: clinique, ROT, sp02, ECG
Contre-indications: Insuffisance rénale (creat>150µmol/l), myasthénie, atcdIDM, tblesconduction, QT long Magnésémie(intra-érythrocytaire) si diurèse < 100ml/4h ou si convulsions sous traitementAntidote: Gluconate Calcium 1g IVL
Césarienne et éclampsie
L'accouchement est impĠratif aprğs une crise d'Ġclampsie ; un traitement conservateur peut être envisagé dans de rares cas, lorsque le terme de la grossesse est trğs prĠcoce, l'Ġtat de la mğre stabilisĠ aprğs la crise et en naissance de l'enfant. La persistance du coma au-delă de 4 ă 6 heures aprğs l'accouchement TDM ou d'une IRM cĠrĠbrale. Celui-ci met en évidence, dans 70 % des cas, conǀulsions. Le traitement est alors celui d'une hypertension intracrânienne.Décrit en 1982 par Dr Weinstein
ͻ HELLP syndrome :
Hemolysis
ElevatedLiverenzymes
and LowPlatelets Survenue : deuxième partie du 2ème trimestre, 3èmetrimestre de grossesse, (ou dans le post partum) HELLP complique 5-10% de prééclampsie, peut s'aggraǀer dans 30й en Complication : éclampsie, HRP, CIVD, OAP, IR, hématome sous capsulaire du foieHELLP syndrome
HELLP syndrome
Définition de SIBAI :
¾plaquettes < 100 000 / mm3
¾ASAT > 70 UI / L
¾LDH > 600 UI / L + schizocytes
SibaiBM. Am J ObstetGynecol1990
Classification selon le taux de plaquettes :
¾HELLP 1 : < 50 000 plq/ mm3
¾HELLP 2 : 50 -100 000 plq/ mm3
¾HELLP 3 : 100 -150 000 plq/ mm3
Martin JN et Al. Am J ObstetGynecol1991
Atteinte vasculaire :
9Hémolyse (mécanisme traumatique)
9Déficit Prostacyclines= agglutination plaquettaire
9Excès ThromboxaneA2 = destruction plaquettaire
9Dépôts obstructifs de fibrine disséminée
9Nécroses hépatocytairescytolyse hépatique
9Thromboses
9Hémorragies intrahépatiques
Pas de corrélation entre anomalies biologiques et le degrés d'atteinte hépatique +++ physiopathologie de chaussier)¾Nausée et vomissement
¾Ictère
¾+ signe de pré éclampsie( HTA +protéinurie) cliniqueDIAGNOSTIC : BIOLOGIQUE
ͻ Triade :
¾Thrombopénie
¾Cytolyse hépatique
9ј ɲ Glutamyltransférasepuis Transaminases
¾Hémolyse
9љ Hématocrite, Hémoglobine, Haptoglobine
Hémoglobinurie
9ј LDH, Bilirubine
ͻ Frottis sanguins : Schizocytes+++
ͻ Hémostase standard (TP, TCA, Facteurs de coagulation) : NormaleRupture 2%
3 principaux :
-Purpura Thrombopénique Thrombocytopénique(PTT) -Syndrome Hémolytique et Urémique (SHU) -Stéatose aiguë gravidique (SHAG)DIAGNOSTICS DIFFERENTIELS
ͻ 2 Attitudes thérapeutiques :
1) Interruption rapide de la grossesse avec risque de morbi-mortalité
foetale2) Traitement conservateur avec surveillance rapprochée clinique et
biologiqueTRAITEMENTS
-Objectifs :Lever la vasoconstriction systémique
Favoriser la perfusion tissulaire
-Traitements :Anti HTA Si : PAS > 150 mmHgou PAD > 105 mmHg
Transfusion de plaquettes, culots globulaires, plasma frais congelé: Plaquettes < 40 000/mm3 avec saignement actif ,Anémie grave, mal tolérée ,Troubles de la coagulationPrise en charge Médicale
Prise en charge Médicale
Anticonvulsivant (Sulfate de magnésium, Benzodiazépines)Corticoïdes
¾Intérêts pour le foetus(maturation pulmonaire) ¾Intérêts pour la mère (régression des signes cliniques et biologiques du HELLP syndrome)Prise en charge Médicale
Faut il faire des corticoïdes ?
¾Indication : HELLP 1 (< 50 000 plq/ mm3)
puis 3x10mg aprèsFonseca JE et Al. Am J ObstetGyneco2005
-Béta Méthasone : 12 mg / 24 h (2 doses) -DXM : 6 mg / 12h (4 doses) NIH Consensus Development Panel on the Effects of Corticosteroid for FetalMaturation on PerinatalOutcomes. JAMA 1995ͻ Prise en charge obstétricale :
quotesdbs_dbs13.pdfusesText_19[PDF] eclipse nasa live
[PDF] eclipse solar 21 agosto 2017
[PDF] eclipse solar colombia 2017
[PDF] eclipse solar del 21 de agosto de 2017 solar eclipse of october 7
[PDF] ecn 2010
[PDF] ecn 2015
[PDF] ecn 2016
[PDF] eco citoyenneté et environnement
[PDF] eco droit bac pro commerce
[PDF] eco gestion bac pro industriel
[PDF] ecobuage corse 2017
[PDF] ecobuage corse du sud 2017
[PDF] ecografia doppler renal pdf
[PDF] ecolage clairefontaine
