 Classification et mode daction des antibiotiques D.MOHAMMEDI
Classification et mode daction des antibiotiques D.MOHAMMEDI
Nous adopterons la classification selon le mode d'action. II. Les antibiotiques. II.1 Inhibiteurs de la synthèse du peptidoglycane β lactamines glycopeptides
 Mécanismes daction et de résistance aux antibiotiques/ Session
Mécanismes daction et de résistance aux antibiotiques/ Session
Mécanisme de résistance lié au mode d'action de l'antibiotique. 4. Colimycine Antibiotiques actifs sur la synthèse des protéines. 1) Aminosides. 2 ...
 • Les Antibiotiques – Mode daction – Mécanismes de Résistance
• Les Antibiotiques – Mode daction – Mécanismes de Résistance
• Les Antibiotiques. – Mode d'action. – Mécanismes de Résistance. • Les principales familles. - β-lactamines. – Glycopeptides. – Aminosides. – Macrolides.
 Familles dantibiotiques Pour chaque famille on y décrit les
Familles dantibiotiques Pour chaque famille on y décrit les
Mode d'action : → Bactéricide : Détruit la paroi bactérienne en inhibant sa synthèse. Types de céphalosporines et spectre d'action :.
 Classification et mode daction des antibiotiques
Classification et mode daction des antibiotiques
Le spectre d'action des aminosides est large agissant sur les bacilles Gram négatifs aérobies notamment les entéro- bactéries et sur les bacilles à Gram
 Untitled
Untitled
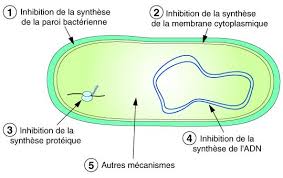
Mode d'action. Figure . Mécanismes d'action des antibiotiques. 18. Page 19. 19. Page 20. A.Définition. Les β-lactamines sont les antibiotiques les plus utilisés
 Guide pratique des bactéries pathogènes
Guide pratique des bactéries pathogènes
Mode d'action des antibiotiques. Un antibiotique est une molécule qui va empêcher la multiplication des bactéries ou entrainer leur destruction en agissant
 MODE DACTION DES ANTIBIOTIQUES
MODE DACTION DES ANTIBIOTIQUES
La fosfomycine doit être associée à un autre antibiotique pour éviter l'émergence de mutant résistant. 2) Glycopeptides. Les glycopeptides (vancomycine et
 Antibiotiques Cours 2 Année
Antibiotiques Cours 2 Année
Modes d'action des ATB. • Les ATB agissent à des niveaux précis de la structure bactérienne. • Les principales cibles sont : la paroi bactérienne par
 PHARMACOLOGIE GENERALE DES ANTIBIOTIQUES
PHARMACOLOGIE GENERALE DES ANTIBIOTIQUES
antibiotiques dont le mode d'action implique une altération irréversible ou lentement réversible du métabolisme bactérien. Par exemple les aminoglycosides
 Mécanismes daction et de résistance aux antibiotiques/ Session
Mécanismes daction et de résistance aux antibiotiques/ Session
Mécanisme de résistance lié au mode d'action de l'antibiotique. 4. Colimycine. Daptomycine Genre Klebsiella : amoxicilline ticarcilline
 Classification et mode daction des antibiotiques D.MOHAMMEDI
Classification et mode daction des antibiotiques D.MOHAMMEDI
Mode d'action. I.3. Critères de la Classification. II. Les antibiotiques. II.1 Inhibiteurs de la synthèse du peptidoglycane. II.2 Inhibiteurs de la synthèse
 • Les Antibiotiques – Mode daction – Mécanismes de Résistance
• Les Antibiotiques – Mode daction – Mécanismes de Résistance
Les Antibiotiques. – Mode d'action. – Mécanismes de Résistance. • Les principales familles. - ?-lactamines. – Glycopeptides. – Aminosides. – Macrolides.
 Familles dantibiotiques Pour chaque famille on y décrit les
Familles dantibiotiques Pour chaque famille on y décrit les
Mode d'action : ? Bactéricide : Détruit la paroi bactérienne en inhibant sa synthèse (doit se lier au PBP de la paroi bactérienne pour pouvoir agir).
 Antibiotiques Cours 2 Année
Antibiotiques Cours 2 Année
Définition d'un antibiotique. • Substances capables d'inhiber Modes d'action des ATB ... d'action aux germes sécréteurs de pénicillinases permettant.
 Classification et mode daction des antibiotiques
Classification et mode daction des antibiotiques
Le spectre d'action des aminosides est large agissant sur les bacilles Gram négatifs aérobies notamment les entéro- bactéries et sur les bacilles à Gram
 Mécanisme daction pharmacocinétique et pharmacodynamie des
Mécanisme daction pharmacocinétique et pharmacodynamie des
Responsable du choc toxique des infections à Gram négatif il est parfois impliqué dans la pénétration des antibiotiques dans les bactéries ;. ? la membrane
 ECN.PILLY 2020 Ouvrages du CMIT chez le même éditeur :
ECN.PILLY 2020 Ouvrages du CMIT chez le même éditeur :
La prescription des antibiotiques répond à des mode d'action leur spectre d'activité antibactérienne
 PHARMACOLOGIE GENERALE DES ANTIBIOTIQUES
PHARMACOLOGIE GENERALE DES ANTIBIOTIQUES
antibiotiques dont le mode d'action implique une altération irréversible ou lentement réversible du métabolisme bactérien. Par exemple les aminoglycosides
 Partie VIII
Partie VIII
9 juin 2018 Mécanisme d'action. Les cibles d'action des antibiotiques intéressent les diffé- rents éléments de la bactérie et sont regroupées dans le.
 Chapitre1: Les antibiotiques
Chapitre1: Les antibiotiques
Figure 1:Mode d'action des antibiotiques 4 1 Antibiotiques inhibant la synthèse de la paroi bactérienne C'est la mode d'action des bêta-lactamines (sous familles: Pénicillines et Céphalosporines) L’action de ces antibiotiques est portée par leur noyau bêta-lactame En effet ce noyau possède une
 Classification et mode d’action des antibiotiques DMOHAMMEDI
Classification et mode d’action des antibiotiques DMOHAMMEDI
La classification des antibiotiques peut se faire selon : 3 1 Origine : élaboré par un organisme (naturel) ou produit par synthèse (synthétique ou semi synthétique) 3 2 Mode d’action : paroi membrane cytoplasmique synthèse des protéines synthèse des acides nucléiques
 CHAPITRE 42 Antibiothérapie d'urgence Focus MÉDECINE
CHAPITRE 42 Antibiothérapie d'urgence Focus MÉDECINE
mode d'évaluation de l'activité antibactérienne Définition des niveaux sensibilité et CMI Éléments physiopathologiques Connaître les principaux mécanismes à l'origine de la résistance Émergence de la résistance ; sélection de la résistance ; connaître les exemples des mécanismes de résistance
 Cours 28 : Antibiotiques : mécanismes d’action mécanismes de
Cours 28 : Antibiotiques : mécanismes d’action mécanismes de
Mécanisme (compris + tard) : action ciblée de la pénicilline G sur les PLP (protéines liant la pénicilline) enzymes construisant la paroi des bactéries et notamment du peptidoglycane • guérison des plaies du fait de l’absence de surinfections liées aux bactéries anaérobies ou aux Années 1940
 Les ANTIBIOTIQUES - IFSI de Troyes
Les ANTIBIOTIQUES - IFSI de Troyes
Mécanisme d'action des antibiotiques L'action d'un antibiotique est le résultat des interactions organisme/antibiotique d'une part et antibiotique/bactérie d'autre part L'antibiotique doit donc : - Pénétrer jusqu'à sa cible bactérienne
 Searches related to mode d+action des antibiotiques pdf PDF
Searches related to mode d+action des antibiotiques pdf PDF
Classification des antibiotiques Les antibiotiques peuvent être classés selon plusieurs critè-res : l'origine la nature chimique le mécanisme d'action et le spectre d'action Tout en adoptant la classification des antibiotiques en gran-des familles nous étudierons également le mécanisme
Quel est le mode d'action des antibiotiques?
Les antibiotiques ont la propriété d’interférer directement avec la prolifération des micro-organismes à des concentrations tolérées par l’hôte. 2/ Mode d'action Les antibiotiques agissent à l’échelon moléculaire au niveau d’une ou de plusieurs étapes métaboliques indispensables à la vie de la bactérie.
Comment classer les antibiotiques?
La classification selon la nature chimique nous permet de classer les antibiotiques en familles (? lactamines, aminosides, tétracyclines…..etc.) Nous adopterons la classification selon le mode d’action. II. Les antibiotiques II.1 Inhibiteurs de la synthèse du peptidoglycane
Comment les antibiotiques agissent-ils?
Les antibiotiques agissent à l’échelon moléculaire au niveau d’une ou de plusieurs étapes métaboliques indispensables à la vie de la bactérie. Ils agissent par : ?Toxicité sélective au niveau de la : - Synthèse de la paroi bactérienne - Membrane cytoplasmique - Synthèse des protéines - Acides nucléiques
Comment les antibiotiques sont-ils élaborés?
3.1 Origine :élaboré par un organisme (naturel) ou produit par synthèse (synthétique ou semi synthétique) 3.2 Mode d’action : paroi, membrane cytoplasmique, synthèse des protéines, synthèse des acides nucléiques 3.3 Spectre d’activité :liste des espèces sur lesquelles les antibiotiques sont actifs (spectre étroit ou large)
Antibiotiques YB Page 1
Les ANTIBIOTIQUES
Notions de microbiologie
La microbiologie étudie les micro-organismes : organismes simples découverts en 1676 par Van
Leeuwenhoek avec l"invention du microscope.
Le terme de micro-organisme désigne :
les bactéries les virus les champignons (ou mycètes) microscopiques, les levures et moisissures certaines algues les protozoaires En 1982, la découverte des prions (simple protéine) a quelque peu modifié cette conception. La classification des êtres vivants date du 18e siècle avec le suédois Linné.La désignation des bactéries s"effectue toujours, comme pour tous les autres êtres vivants, selon la
nomenclature latine binomiale de Linné : nom du genre avec la première lettre en majuscule et le nom
de l"espèce en minuscule (ex : Staphylococcus aureus, staphylocoque doré).L"identification d"une souche inconnue s"effectue par un processus de comparaison des caractères de
cette souche par rapport à ceux des taxa existants et qui constituent des références. Les bactéries
Les bactéries sont les êtres vivants les plus nombreux sur terre (plusieurs milliers d"espèces).
Le génome est constitué d"un filament unique d"ADN.On trouve parfois, en plus, de petites molécules d"ADN circulaires libres dans le cytoplasme: les
plasmides, conférant des propriétés spécifiques à ces individus.Les bactéries se multiplient par processus asexué et exceptionnellement par un mécanisme sexué..
Environ 3% de bactéries sont pathogènes pour l"homme. Les cellules bactériennes sont de petite taille : 0,3 à 0,5 μm.On retrouve 3 formes de base :
- Coque : grappes, chaînettes, amas... - Bacille droit : extrémité pointue ou arrondie - Bacille arqué, simple ou spiraléUne paroi protège la bactérie des agents externes : absorbe la différence de pression osmotique entre
milieu intérieur/milieu extérieur, donne sa forme externe à la bactérie et permet la communication.
La coloration de Gram est une aide à l"identification de certaines bactéries : - Gram + : paroi épaisse constituée de peptidoglycanes - Gram - : membrane externe fine, riche en protéines et en lipides (pôles hydrophobes et pôles hydrophiles) -> décolorée par l"alcoolUn polymère peut, dans certains cas, protéger la bactérie de la phagocytose chez certaines bactéries
pathogènes, c"est la capsule, généralement polysaccharidique. Des flagelles permettent, dans certains cas aux bactéries de se déplacer.Des modifications inhospitalières de l"environnement peuvent déclencher la sporulation : les spores
sont des formes de survie de la bactérie très résistantes : forme "végétative" qui n"assimile pas
d"éléments nutritifs. .Paroi épaisse, résistance élevée vis-à-vis de nombreux agents physiques et chimiques, les spores
peuvent survivre des siècles et germer quand les conditions redeviennent favorables.Antibiotiques YB Page 2
Les virus, eux, sont 10 à 100 fois plus petits que les bactéries. Ils sont acellulaires, ils n"ont qu"un acide nucléique (ADN ou ARN) n"ont pas de vie autonome, ne métabolisent pas l"énergie.Ils ne peuvent se multiplier que grâce à une cellule hôte dont ils détournent le métabolisme.
Pouvoir pathogène des bactéries
Il dépend de nombreux facteurs et être spécifique d"une espèce animale.Il peut dépendre des circonstances : mode et site de contamination, importance de l"inoculum, état
immunitaire de l"hôte...Agit :
- Par des toxines : exo (tétanos, toxines nécrotiques de bactéries responsables des
gangrènes...) ou endotoxines libérées lors de la lyse des bactéries- Par synthèse d"enzymes inactivant les agents anti-infectieux (coagulases, streptokinases,
pénicillinases...) - Par multiplication bactérienne responsable de l"infection : principal mécanisme -> bactériémies, abcèsL"infection bactérienne est le résultat de l"agression de l"organisme par un micro-organisme
pathogène.Il en résulte une réponse inflammatoire.
La bactériémie traduit la présence de bactéries viables dans le sang, mais l"infection peut être
localisée.Il existe différents degrés d"infection :
Syndrome de réponse inflammatoire systémique C"est l"association de plusieurs signes peu spécifiques : · Température corporelle > 38° ou < 36°· Rythme cardiaque > 90
· Rythme respiratoire > 20/mn ou Pa CO
2 < 32 mm Hg par hypoventilation
· Leucocytes > 12 000 ou < 4 000 mm
3 Sepsis Réponse inflammatoire systémique + infection avérée Sepsis grave Idem + dysfonctionnement d"organe, hypoperfusion ou hypotension Choc septique Sepsis associé à une hypotension persistante malgré remplissage vasculaire Syndrome de défaillance multiviscéralePlusieurs dysfonctionnements d"organes ne permettant plus de maintenir l"homéostasie sans
intervention SepticémieInfection générale de l"organisme avec des décharges importantes et répétées dans le sang de
germes pathogènes => hémoculture + (différent de bactériémie : bactéries dans le sang, mais pas de
manifestation clinique).Mécanisme d"action des antibiotiques
L"action d"un antibiotique est le résultat des interactions organisme/antibiotique d"une part et
antibiotique/bactérie d"autre part.L"antibiotique doit donc :
- Pénétrer jusqu"à sa cible bactérienneAntibiotiques YB Page 3
- Y parvenir efficace, donc ne pas être inactivé - Etre capable d"agir sur la cible On distingue 2 actions : l"antibiotique peut être : - Bactériostatique : l"antibiotique inhibe la croissance bactérienne - Bactéricide : l"antibiotique tue les bactériesDifférents mécanismes d"action :
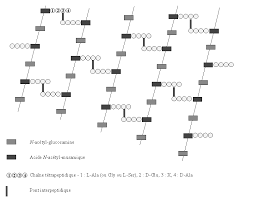
Inhibition de la synthèse de la paroi bactérienne (bêtalactamines, glycopeptides, fosfomycine)La paroi bactérienne a une structure particulière, constituée principalement de peptidoglycane
(polyosides reliés par des ponts peptidiques) formant un maillage conférant forme et rigidité à la
bactérie. Ce peptidoglycane est intimement lié au processus de croissance et de division cellulaire.Les antibiotiques peuvent agir par différents mécanismes pour inhiber la synthèse de la paroi.
Inhibition de la synthèse des protéines (aminosides, macrolides, tétracyclines, rifampicine)Ces différentes molécules doivent donc pénétrer à l"intérieur de la cellule pour agir au niveau du
ribosome, lieu d"assemblage des protéines (ARN ribosomial S16). Inhibition du fonctionnement de l"ADN (quinolones, imidazolés, sulfamides)Ces molécules traversent la membrane et modifient la structure ou détruisent la molécule d"ADN.
Destruction de la membrane cytoplasmique (polymyxines) Destruction de la membrane cytoplasmique des Gram -.Résistance bactérienne
Il faut bien distinguer la résistance naturelle : tous les individus de l"espèce sont résistants, des
résistances acquises : seuls quelques individus "mutants" sont résistants.On ne parle ici que de la résistance acquise.
La résistance aux agents antimicrobiens est due à la modification de l"information "endogène" par
mutation chromosomique ou à l"acquisition de matériel génétique "exogène" (plasmides et/ou
transposons). Les mutations sont variables selon les bactéries et les antibiotiques. Plasmides : ce sont des molécules d"ADN extrachromosomiques douées de réplication autonome,transmissible de façon stable au cours des générations, en général non indispensable aux grandes
fonctions vitales des bactéries. Ils sont responsables de la grande majorité des résistances.Transposons : ce sont des séquences d"ADN insérées dans les chromosomes ou des plasmides à
localisation variable dans le génome (on les appelle aussi protovirus). Les mécanismes d"action sont de différents types : - Inactivation d"enzymes - Modification de la cible bactérienne de l"antibiotique - Diminution ou suppression de la pénétration de l"antibiotique dans la cellule - Efflux actif hors de la celluleL"antibiogramme
Le milieu de prélèvement est ensemencé sur la gélose d"une boîte de Pétri.Antibiotiques YB Page 4
Sur cette gélose sont placés de petits disques imprégnés des différents antibiotiques dont on veut
tester l"activité sur le ou les germes présents dans le prélèvement. Chaque antibiotique diffuse selon un gradient de concentration autour du disque.Si l"antibiotique est actif (bactéricide ou bactériostatique) sur le ou les germes, il y a une zône de non
pousse (un cercle sans pousse bactérienne) autour du disque.Le diamètre de ce cercle est inversement proportionnel à la concentration de l"antibiotique active sur
le ou les germes du fait du gradient de concentration autour du disque : plus l"antibiotique sera actif,
c"est-à-dire plus sa concentration minimale inhibitrice sera faible, plus le diamètre du cercle de non
pousse autour de cet antibiotique sera grand. Les antibiogrammes sont de plus en plus réalisés par des automates. On appelle concentration minimale inhibitrice (CMI) d"un antibiotique sur un germe, la concentration minimale de cet antibiotique inhibant la croissance de ce germe : en dessous de cette valeur de concentration, l"antibiotique n"est plus actif.Spectre d"un antibiotique
On appelle spectre d"un antibiotique l"ensemble des espèces bactériennes qui sont sensibles à cet
antibiotique, c"est à dire sur lesquelles cet antibiotique a un effet bactéricide ou bactériostatique.
Bactéricide : tue les bactéries, provoque une inhibition irréversible de la croissance bactérienne.
Bactériostatique : empêche la prolifération bactérienne, inhibition réversible de la croissance.
On dit que le spectre est large quand un antibiotique agit sur un grand nombre d"espèces, il est étroit
quand il agit sur un nombre limité d"espèces.Antibiothérapie/Antibioprophylaxie
Antibiothérapie
Lors d"une infection bactérienne, le médecin prescrit généralement un traitement curatif antibiotique : il
traite l"infection présente. CD ABConcentration Minimale Inhibitrice
Antibiotiques YB Page 5
Le prescripteur peut s"aider d"un antibiogramme pour être sûr d"utiliser le ou les antibiotiques actifs sur
le ou les germes responsables de l"infection : on parle d"une antibiothérapie documentée.Il peut également prescrire les antibiotiques les plus généralement actifs dans la pathologie
diagnostiquée en se basant sur ses connaissances (cliniques et pharmacologiques), généralement
des antibiotiques à large spectre, on parle d"antibiothérapie probabiliste.Antibioprophylaxie
Lors d"une intervention (chirurgicale ou dentaire) ou pour des plaies profondes ou étendues, afin de
prévenir le risque d"infection dans un foyer peu accessible aux antiseptiques, le praticien peut
prescrire des antibiotiques.Le but du traitement est, dans ce cas, préventif : il prévient une infection potentielle, il ne peut donc
pas être documenté.Les antibiotiques utilisés sont les antibiotiques qui sont actifs sur les germes les plus souvent
rencontrés dans ce type d"infection et dans ces localisations.Ils sont utilisés à forte dose et pour une durée plus courte que pour une antibiothérapie, il est même
possible d"utiliser, pour certaines interventions de courte durée, une injection unique d"antibiotique.
On parle, dans ce type d"utilisation préventif, d"antibioprophylaxie.Efficacité du traitement
L"efficacité du traitement se juge principalement sur l"amélioration clinique rapide (fièvre
principalement), mais il peut être contrôlé par la stérilisation des prélèvements dans des infections
plus graves.Si les signes persistent plus de 48 à 72h, ce peut être dû à une antibiothérapie probabiliste mal
adaptée, à un défaut de bactéricidie (foyer peu accessible à l"antibiotique utilisé), à l"acquisition d"une
résistance, ou un mauvais choix pharmacologique (voie d"administration, interactions, posologie
insuffisante).L"inefficacité du traitement doit rapidement amener le prescripteur à une révision ou à une
complémentation des antibiotiques utilisés.Antibiotiques YB Page 6
GRANDES FAMILLES d"ANTIBIOTIQUES
1. Bêtalactamines : pénicillines
Structure
Les bêtalactamines ou bêtalactames sont caractérisées par un noyau commun, le noyau bêtalactame.
Les pénicillines sont les premiers antibiotiques utilisés en thérapeutique dans les années 1940, elles
ont valu à leurs découvreurs, et principalement le bactériologiste anglais Arthur Fleming, le prix Nobel
de médecine en 1945. Ce sont des molécules acides, utilisées sous cette forme ou sous forme de sels de sodium ou de potassium, instables en milieu basique et parfois en milieu acide. Les premières générations ne sont utilisables que par voie injectable.Mode d"action
Elles bloquent la biosynthèse du peptidoglycane, constituant principal de la paroi indispensable aux
bactéries. Elles ont donc un effet bactériostatique en empêchant les bactéries de se multiplier.Spectre
Le spectre est étroit avec les premières générations (Gram +), il s"élargit avec les générations
successives.Les résistances acquises sont nombreuses par différents mécanismes, notamment par inactivation
enzymatique de l"antibiotique : production de bêtalactamases inactivant l"antibiotique. Les résistances sont fréquentes en France, notamment pour les staphylocoques et streptocoques.Indications
Elles sont nombreuses, mais sont limitées par le phénomène de résistance.Elles sont très utilisées en ORL et en pneumologie, dans les septicémies1, les endocardites
infectieuses et les méningites, les infections cutanées à staphylocoques et/ou à streptocoques
(érysipèles).Effets indésirables
Les réactions immunoallergiques sont les principaux effets indésirables, les formes sévères interdisent
toute nouvelle administration de pénicilline. Les réactions cutanées peuvent être sévères (syndrome de Stevens-Johnson2), et aggravées lors de
mononucléose infectieuse, d"infections à cytomégalovirus ou en cas d"association à l"allopurinol.
Les troubles gastro-intestinaux sont fréquents, surtout en association avec les inhibiteurs des
bêtalactamases. Elles sont donc contre-indiquées en cas d"antécédents d"allergie aux pénicillines. Cas particulier : association avec un inhibiteur de bêtalactamaseLes inhibiteurs de bêtalactamase sont eux-mêmes des bêtalactamines à activité antibiotique faible
que l"on associe à une pénicilline (l"amoxicilline par exemple).L"inhibiteur se fixe de façon irréversible aux bêtalactamases bactériennes et bloque celles-ci (on parle
de "substrat suicide"), la pénicilline devient donc active sur les bactéries productrices de
bêtalactamases.Par contre, les risques de diarrhées sont augmentés du fait de l"association des 2 antibiotiques et du
fait que l"inhibiteur de bêtalactamase stimule le péristaltisme intestinal.1 Infection générale de l"organisme
2 Syndrome se traduisant par une inflammation des muqueuses et des lésions cutanées pouvant évoluer
vers une atteinte grave de l"état généralAntibiotiques YB Page 7
2. Bêtalactamines : céphalosporines
Structure
Les bêtalactamines ou bêtalactames sont caractérisées par un noyau commun, le noyau bêtalactame.
La découverte des céphalosporines a suivi celle des pénicillines à la fin des années 1940.
Comme pour les pénicillines, les premières molécules naturelles (Cephalosporium est un
champignon) ont rapidement été modifiées afin d"en faciliter l"administration (rendre possible la voie
orale, ce qui n"était pas le cas à l"origine), d"en élargir le spectre et de diminuer les risques de
résistance. On distingue 3 générations successives les rendant moins sensibles aux bêtalactamases notamment et plus puissantes en ce qui concerne les céphalosporines de 3 e génération (C3G).Comme les pénicillines, ce sont des molécules acides (attention aux incompatibilités physico-
chimiques) que l"on utilise sous forme de sels, parfois sous forme de prodrogues3 utilisables par voie
orale.Mode d"action
Elles bloquent la biosynthèse du peptidoglycane, constituant principal de la paroi indispensable aux
bactéries. Elles ont donc un effet bactériostatique en empêchant les bactéries de se multiplier.Spectre
Le spectre s"élargit à mesure des générations des Gram + vers les Gram - et les phénomènes de
résistance diminuent avec l"évolution des générations. Comme pour les pénicillines, l"émerge des pénicillines augmente.Indications
En fonction de la sensibilité du germe, elles sont principalement utilisées dans les infections ORL,
respiratoires, urinaires et dans les infections à entérocoques sensibles.Elles diffusent peu au niveau des méninges, elles ont donc peu de place dans le traitement des
méningites.Les céphalosporines de 3
e génération doivent être réservées au traitement d"infections sévères et résistant aux autres bêtalactamines. Certaines sont réservées à l"usage hospitalier. Elles sont très utilisées en antibioprophylaxie chirurgicale.Effets indésirables
Comme pour les pénicillines, le principal effet indésirable est le risque d"allergie, allergie croisée dans
10 à 20% des cas entre les 2 familles d"antibiotiques.
Leur tolérance digestive est meilleure que celle des pénicilines, mais elles peuvent être responsables
de colites pseudo-membraneuses 4.Elles peuvent d"autre part être responsable d"effet antabuse, l"ingestion d"alcool est donc à proscrire
pendant le traitement.3 Médicament administré sous une forme chimique qui a besoin de certaines transformations dans
l"organisme pour être rendu actif.4 Diarrhées pouvant être très graves, dues à Clostridium difficile (bactérie anaérobie sporulée) dont
certaines souches secrètent des toxines.Antibiotiques YB Page 8
3. Cyclines
Structure
Les premières cyclines provenaient d"une bactérie du genre Streptomyces, les molécules actuelles
sont obtenues par hémisynthèse.Elles ont toutes un noyau à 4 cycles hexagonaux, d"où leur autre nom de tétracyclines, sur lequel on
greffe différents radicaux. Les cyclines ont une bonne diffusion tissulaire et intracellulaire, mais diffusent peu au niveau des méninges.Mode d"action
Elles agissent par inhibition de la synthèse des protéines au niveau des ribosomes bactériens.
Spectre
Elles ont un spectre assez large, limité du fait de nombreuses résistances plasmidiques.Indications
Elles sont indiquées :
- Dans certaines pneumopathies- Dans des maladies infectieuses à germe intracellulaires sensibles du fait de leur diffusion à
l"intérieur des cellules : brucellose, leptospirose, rickettsiose (maladie de Lyme), choléra...
- Dans certaines MST : salpingites, prostatites, syphilis en cas d"allergie aux pénicillines - Dans certaines infections dermatologiques dont l"acné pour la minocycline, et les parodontites - Dans la prophylaxie et le traitement (associé à la quinine) du paludisme pour la doxycline dans les régions à forte résistanceEffets indésirables
Les tétracyclines présentent un risque de dépôt dentaire provoquant une coloration
permanente brunâtre des dents, et des risques de retard d"ossification, ce qui les contre-
indique chez les enfants de moins de 8 ans, les femmes enceintes ou allaitantes.Leur tolérance digestive est variable, surtout pour les molécules les plus anciennes. Elles
doivent être prises avec un grand verre d"eau et loin du coucher pour limiter les risques
d"ulcération de l"oesophage. De plus, certains éléments chimiques en diminuent l"absorption par formation de complexes insolubles : calcium, aluminium, magnésium, fer et zinc. Il faut donc ne pas absorber des aliments et des médicaments contenant une de ces substances en même temps qu"une cycline. Les photosensibilisations sont fréquentes avec ces molécules, de même que les troubles de l"équilibre avec la doxycline.Elles peuvent présenter une certaine néphrotoxicité qui les contre-indique en cas
d"insuffisance rénale grave.Elles sont contre-indiquées avec les rétinoïdes du fait du risque d"hypertension intracrânienne
en cas d"association.? Remarque : les dates de péremption doivent être impérativement respectées car il y a un
risque d"acidose rénale due à leur dégradation.Antibiotiques YB Page 9
4. Aminosides
Structure
Les aminosides sont des hétérosides, molécules formées d"une partie sucre aminé (d"où leur nom) et
d"une partie non osidique ou génine. Sous forme de sels, ce sont des molécules très solubles dans l"eau. Ils sont hydrolysés, donc inactivés, en milieu acide.La première molécule découverte a été la streptomycine, premier antibiotique efficace contre la
tuberculose.Mode d"action
Leur action se situe au niveau des ribosomes bactériens : ils perturbent donc la synthèse des
protéines.Spectre
Leur spectre est large, ils sont très actifs sur les Gram - aérobies et sur certains Gram +.Il existe néanmoins des résistances que l"on contourne par modification hémisynthétique de la
molécule.Indications
Ils sont très peu absorbés par voie orale et sont utilisés par voie intramusculaire ou intraveineuse.
Ils pénètrent peu dans le liquide céphalo-rachidien.Les taux tissulaires sont très élevés au niveau rénal et ils diffusent de façon importante dans le sang
foetal et dans le liquide amniotique.Leur élimination est essentiellement urinaire.
Ils sont utilisés en monothérapie dans les infections urinaires graves, et souvent associés à d"autres
antibiotiques comme les bêtalactamines ou les fluoroquinolones dans les infections sévères,
généralement en milieu hospitalier.On les utilise dans certaines zoonoses
5 : peste, tularémie...
Effets indésirables
Des effets indésirables graves en limitent l"utilisation : Ototoxicité par atteinte irréversible au niveau de l"oreille interne. Toute sensation de vertige ou diminution de l"audition doit en imposer l"arrêt. De plus, cette ototoxicité est cumulative, il est donc important d"en limiter l"utilisation. NéphrotoxicitéProportionnelle à la dose et à la durée du traitement, l"âge et une insuffisance rénale en augmentent le
risque, ainsi qu"une association avec des médicaments eux-mêmes néphrotoxiques (AINS, lithium,
produits de contraste iodés). La fonction rénale doit être surveillée, surtout chez le sujet sensible.Les indications des aminosides doivent donc être limitées chez le sujet âgé et chez l"insuffisant rénal.
Ils ne doivent jamais être associés entre eux ou avec d"autres médicaments oto ou néphrotoxiques.
L"utilisation chez la femme enceinte ou allaitante est une contre-indication relative fonction du facteur
bénéfice/risque. Ils font partie des médicaments à marge thérapeutique étroite.5 Maladies transmises à l"homme par des animaux vertébrés.
Antibiotiques YB Page 10
5. Macrolides
Structure
Les macrolides, initialement extraits de Streptomyces erythreus (l"érythromycine), sont des molécules
lipophiles complexes.Des molécules hémisynthétiques plus récentes ont été élaborées afin d"en améliorer la tolérance
digestive.Le terme de macrolide vient de macro : grand et olide : lactone (noyau commun à toutes les
molécules).Mode d"action
Ils agissent par inhibition de la synthèse des protéines au niveau des ribosomes bactériens.
Spectre
Le spectre des différentes molécules est comparable, ils sont principalement actifs sur les Gram +,
notamment les strepto, les staphylo et les pneumocoques malgré l"émergence de souches résistantes.
Ils ont une excellente diffusion tissulaire, notamment au niveau pulmonaire, mais également au niveau
osseux et prostatique. Ils diffusent dans le placenta et dans le lait maternel.Ils sont éliminés en majorité par voie biliaire, ce qui nécessite une surveillance chez le patient
insuffisant hépatique.Indications
Ils sont indiqués en 2e intention (en cas d"allergie aux bêtalactamines) dans de nombreuses
pathologies ORL et stomatologiques en tenant compte des résistances fréquentes. Ils sont fréquemment utilisés dans les infections pulmonaires, notamment les légionelloses.Ils sont indiqués dans certaines MST, dans les infections cutanées dont l"acné, par voie locale ou
générale, et dans le traitement de la toxoplasmose chez la femme enceinte.On les utilise également pour l"éradication d"Helicobacter pylori dans l"ulcère gastroduodénal associé à
un autre antibiotique (généralement l"amoxicilline) et à un antisécrétoire.Effets indésirables
Ils sont en général bien tolérés, sauf les molécules les plus anciennes (érythromycine) qui ont une
mauvaise tolérance digestive (nausées, vomissements, diarrhées). Ils peuvent également avoir une incidence sur le rythme cardiaque par allongement de l"espace QT.Le risque d"interaction est le principal risque lié aux macrolides : ce sont des inhibiteurs enzymatiques.
Ils présentent donc un risque de majoration d"effet de nombreux médicaments par diminution de leur
dégradation hépatique : anticoagulants, antiparkinsoniens, digoxine et tous les médicaments à marge
thérapeutique étroite.Associés aux dérivés de l"ergot de seigle (dihydroergotamine, ergotamine), ils présentent un risque
grave de nécrose des extrémités. La spiramycine est le macrolide qui présente le moins de risque d"interaction.Antibiotiques apparentés
LincosamidesIls sont indiqués dans les infections à germes anaérobies, en particulier ostéoarticulaires et dans le
traitement de l"acné.Leur association est déconseillée avec les macrolides et les synergistines avec lesquels les risques
d"interactions seraient majorés.Antibiotiques YB Page 11
SynergistinesC"est principalement la pristinamycine, utilisée dans les infections cutanées et ostéoarticulaires à
Staphylocoques, et dans certaines infections génitales et pulmonaires à germes sensibles.Antibiotiques YB Page 12
6. Quinolones
Structure
Les quinolones sont des antibiotiques de synthèse à spectre large et à activité puissante.
Leur nom vient de la structure quinoléique du noyau.On distingue :
· Les quinolones de 1
ère génération
· Les quinolones de 2
e génération ou fluoroquinolonesquotesdbs_dbs5.pdfusesText_10[PDF] mecanisme de resistance aux beta lactamines
[PDF] mode d'action des antibiotiques ppt
[PDF] tarif admr 2017
[PDF] tarif admr garde domicile
[PDF] admr tarif femme de menage
[PDF] tarif aide ménagère 2017
[PDF] tarif admr 49
[PDF] tarif admr 85
[PDF] tarif horaire admr
[PDF] aide a domicile admr forum
[PDF] roche meuble
[PDF] amana horaire ramadan
[PDF] suivi courrier maroc
[PDF] loi d ohm effet joule
